Investigaciones sobre VNI domiciliaria para EPOC
Conozca los hallazgos clave de las recientes investigaciones clínicas y su implicación en la toma de decisiones de tratamiento y en la selección de pacientes.
¿Cuáles son los beneficios basados en la evidencia de la VNI domiciliaria para tratar la EPOC?
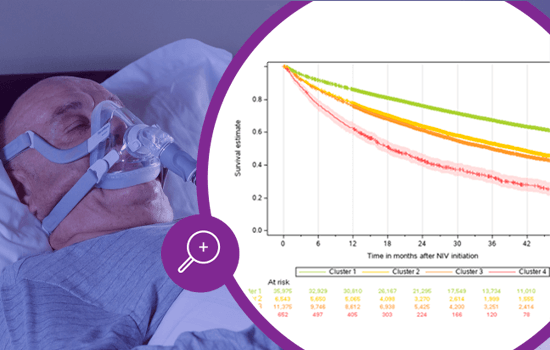
La EPOC es una enfermedad crónica muy prevalente y la tercera causa de muerte en todo el mundo1. A pesar de ser la indicación más común para la ventilación no invasiva (VNI) domiciliaria a largo plazo, faltan recomendaciones claras sobre el momento óptimo para iniciar la VNI en los distintos fenotipos de EPOC. El estudio Montana analizó los datos de 54.545 pacientes para explorar las trayectorias de salud de los pacientes con EPOC antes del inicio de la VNI domiciliaria, con el fin de determinar si estas trayectorias se asociaban a diferentes resultados de los pacientes
¿Cuáles son los beneficios basados en la evidencia de la VNI domiciliaria para tratar la EPOC?
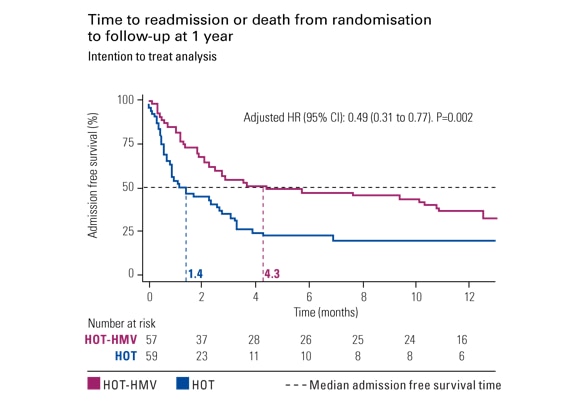
El estudio HOT-HMV (Oxigenoterapia-Ventilación mecánica domiciliarias)
El estudio HOT-HMV1 ha mostrado una reducción del 51% del riesgo de hospitalización o muerte en los pacientes con EPOC hipercápnica tratados con ventilación no invasiva domiciliaria y oxigenoterapia.
Eficiencia de costes de la terapia HOT-HMV
Tras los resultados del estudio HOT-HMV1, se realizó un análisis económico para valorar la eficiencia de costes de la Oxigenoterapia con ventilación mecánica comparada con la oxigenoterapia sola en pacientes con EPOC del Reino Unido que padecían hipercapnia persistente tras una exacerbación grave.2
El análisis indica que la probabilidad de que la HOT-HMV tenga un coste eficiente es del 62%, basado en una voluntad de pago de 30.000 libras.
El estudio Köhnlein
– 76% del riesgo de mortalidad tras un año de tratamiento
Este ensayo randomizado controlado mostró una mejora significante de la tasa de supervivencia en pacientes con EPOC hipercápnica estable que fueron tratados de forma efectiva con VNI3.
Mejor calidad de vida3
Por medio de la utilización del cuestionario St George’s Respiratory Questionnaire, el estudio también demostró que los pacientes tratados con VNI afirmaban que su calidad de vida había mejorado.
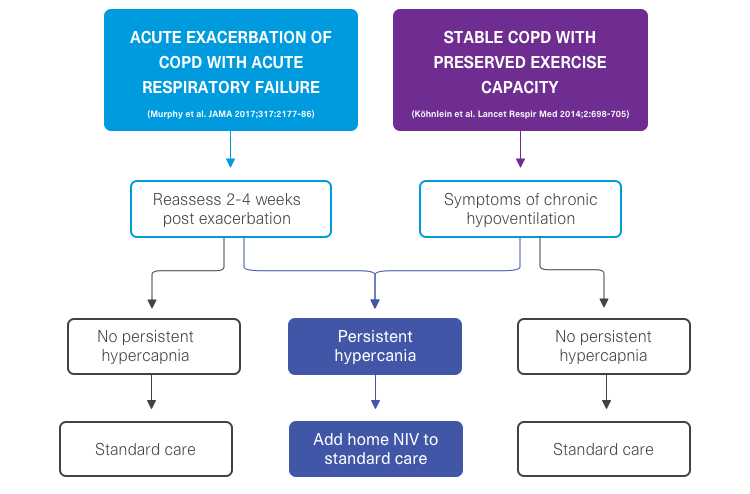
Quién y cuándo: selección de pacientes para VNI
Los pacientes que se están recuperando de una insuficiencia respiratoria aguda asociada con una exacerbación de EPOC deben ser evaluados a las 2–4 semanas tras la resolución de la acidosis respiratoria, y los que tienen hipercapnia persistente deben ser tratados con VNI domiliciaria.1
Los pacientes con EPOC estable e insuficiencia respiratoria hipercápnica crónica también pueden beneficiarse del tratamiento con VNI.3
Las diferencias en los tiempos de iniciación del tratamiento con VNI domiciliaria podrían explicar los diferentes resultados entre los estudios.1,4
Diagrama de flujo sobre selección de pacientes para VNI domiciliaria basado en datos de ensayos clínicos.1,3
Recomendaciones GOLD
Las recomendaciones GOLD (Global Initiative for Chronic Obstructive Lung Disease) indican que la VNI domiciliaria puede mejorar la supervivencia sin hospitalización en pacientes seleccionados tras una hospitalización reciente, particularmente en aquellos con hipercapnia persistente diurna pronunciada (PaCO2 ≥52 mmHg’, Nivel de Evidencia = B).5
Recomendaciones ERS
Un comité multidisciplinar del equipo de ERS ha publicado unas recomendaciones basadas en la evidencia que apoyan de forma condicional la aplicación de VNI domiciliaria a largo plazo para mejorar la salud utilizando valores de presión fija con el objetivo de reducir el dióxido de carbono en pacientes con EPOC e insuficiencia respiratoria hipercápnica persistente.6
Cómo tratar a los pacientes con EPOC con VNI domiciliaria: mejores prácticas
Uno de los objetivos principales de la VNI domiciliaria debe ser reducir los niveles de dióxido de carbono en sangre.7
Los datos de los ensayos clínicos muestran que las presiones inspiratorias altas dirigidas a reducir los niveles de dióxido de carbono elevados contribuyen a la efectividad de la terapia con VNI domiciliaria.1,3
La VNI de alta intensidad no parece tener un impacto negativo sobre la adherencia, la calidad del sueño o la calidad de vida.8
Monitorización de pacientes
La monitorización de pacientes puede ser más fácil utilizando tecnología de telemedicina que proporcione datos ventilatorios, asincronía paciente-ventilador, mediciones de gas transcutáneo y otros parámetros relevantes. Una monitorización exhaustiva es esencial para pacientes que inicial el tratamiento con VNI de alta intensidad.
[Webinar] VNI domiciliaria para EPOC estable: CÓMO y PORQUÉ

El profesor Windisch utiliza ejemplos de sus más de 20 años de experiencia para explorar la evolución del tratamiento, desde los primeros estudios negativos utilizando presión de baja potencia al enfoque actual basado en la evidencia de la VNI dirigida a reducir los niveles de CO2 con la selección de pacientes correcta para mejorar la supervivencia y la calidad de vida en pacientes con EPOC hipercápnica estable.
Referencias:
*Como muestran los resultados a 3 y 6 meses sobre la calidad de vida y el cumplimiento
- Murphy P et al. Effect of Home Noninvasive Ventilation With Oxygen Therapy vs Oxygen Therapy Alone on Hospital Readmission or Death After an Acute COPD Exacerbation. A Randomized Clinical Trial, JAMA. Published online 21 May 2017. doi:10.1001/jama.2017.4451.
- Murphy PB et al. Cost-Effectiveness of Home Oxygen Therapy-Home Mechanical Ventilation (HOT-HMV) for the Treatment of Chronic Obstructive Pulmonary Disease (COPD) with Chronic Hypercapnic Respiratory Failure Following an Acute Exacerbation of COPD in the United Kingdom (UK). American Journal of Respiratory and Critical Care Medicine 2018;197:A2517.
- Köhnlein T, et al., Non-invasive positive pressure ventilation for the treatment of severe stable chronic obstructive pulmonary disease: a prospective, multicentre, randomised, controlled clinical trial. Lancet Respir Med 2014;2:698-705.
- Struik FM, et al. Nocturnal non-invasive ventilation in COPD patients with prolonged hypercapnia after ventilatory support for acute respiratory failure: a randomised, controlled, parallel-group study. Thorax 2014;69:826-34.
- Vogelmeier DF, et al. Global strategy for diagnosis, management, and prevention of COPD. Am J Respir Crit Care Med 2017;195:557-82.
- Ergan B, Oczkowski S, Rochwerg B, et al. European Respiratory Society Guideline on Long-term Home Non-Invasive Ventilation for Management of Chronic Obstructive Pulmonary Disease. Eur Respir J 2019; in press (https://doi.org/10.1183/13993003.01003-2019).
- Nocturnal non-invasive positive pressure ventilation for COPD. Windisch W et al. Expert Rev Respir Med. 2015 Jun; 9(3):295-308.
- Dreher M, et al. Noninvasive ventilation in COPD: impact of inspiratory pressure levels on sleep quality. Chest 2011;140:939-45.
- Dreher M, et al. High-intensity versus low-intensity non-invasive ventilation in patients with stable hypercapnic COPD: a randomised crossover trial. Thorax 2010;65:303-8.