Estudio SERVE-HF

SERVE-HF fue el primer estudio internacional randomizado, controlado y multicéntrico a largo plazo diseñado para valorar los efectos de la servoventilación adaptativa (ASV) sobre la morbilidad y la mortalidad de los pacientes con insuficiencia cardiaca crónica sintomática (IC) con fracción de eyección del ventrículo izquierdo reducida (FEVI ≤ 45%) y apnea central del sueño predominante o respiración Cheyne-Stokes (ACS-RCS).
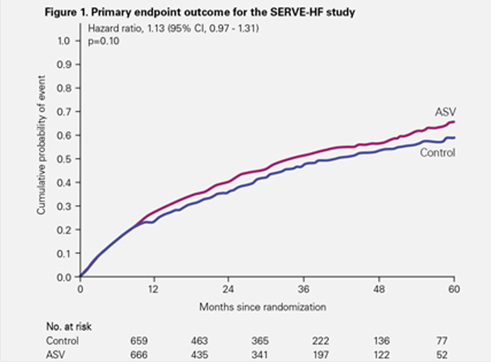
- El análisis de intención de tratamiento SERVE-HF1 demostró que la ASV no tenía impacto en el resultado primario: compuesto de muerte por cualquier causa, intervención vascular vital u hospitalización de emergencia por fallo cardíaco.
- El riesgo de muerte cardiovascular observado en SERVE-HF ha sido confirmado como hallazgo clínico comprobado.2
- El riesgo de mortalidad observado en el SERVE-HF solo se vio en pacientes con fallo cardíaco sistólico y apnea central del sueño predominante.3
- El análisis adicional SERVE-HF ha confirmado que el riesgo de mortalidad observado se da en pacientes con LVEF<45% y que los efectos adversos de la ASV están relacionados con problemas de LV sistólica preexistentes.3
- La ASV no parece empeorar la función LV.4
- El riesgo de mortalidad observado en el SERVE-HF no está relacionado con el volumen de PAP proporcionada.5
Por tanto, la conclusión es que, si existe una disfunción de LV relevante y apnea central del sueño predominante, la ASV puede ser una intervención contraproducente. Las personas que tienen los ventrículos izquierdos agrandados y debilitados son u grupo particularmente vulnerable, algunos estando incluso en riesgo de muerte cardíaca súbita derivada de arritmias coexistentes. En la práctica clínica actual, esta cuestión ha derivado en un mayor uso de defribiladores implantables (ICD).
Contraindicaciones: La terapia ASV está contraindicada en pacientes con insuficiencia cardíaca crónica sintomática (NYHA 2-4) con fracción de eyección ventricular izquierda reducida (LVEF ≤ 45%) y apnea central del sueño predominante moderada a severa.
Los pacientes con LVEF>45% sí son seleccionables para ASV.
Diseño del estudio SERVE-HF6
1.325 pacientes incluidos
651 eventos recopilados
91 centros de estudio
215 localizaciones
Periodo de seguimiento mínimo de 24 meses
312 pacientes incluidos en el subestudio principal
Metodología del estudio
El primer hito fue alcanzado en abril de 2015.
Iniciación a la terapia ASV
El ajuste de la terapia ASV se realizó en el hospital utilizando monitorización polisomnográfia o poligráfica. Se aplicó la configuración predeterminada (presión positiva expiratoria en las vias respiratorias, 5 cm de agua; presión mínima de soporte, 3 cm de agua; y presión máxima de soporte, 10 cm de agua). La presión positiva expiratoria se aumentó de forma manual para controlar la apnea obstructiva del suelo (SAHOS), y se aumentó la presión de soporte máxima para controlar la ACS. Para la iniciación de la terapia ASV se recomendó una mascarilla facial. Se recomendó a los pacientes utilizar el equipo ASV al menos 5 horas por noche, 7 días a la semana. La adherencia a la terapia se definió como el uso de la ASV durante al menos 3 horas por la noche.
Seguimiento
Las visitas clínicas tuvieron lugar al inicio del estudio, a las 2 semanas, a los 3 y 12 meses, y cada 12 meses de hí en adelante hasta el final del estudio. Los pacientes del grupo de ASV se sometieron a una poligrafía o polisomnografía en cada visita y se descargaron los datos del equipo ASV.
Subestudio principal
312 de los pacientes involucrados en el estudio SERVE-HF fueron también incluidos en el subestudio principal, cuyo objetivo era evaluar los cambios en LVEF según las mediciones de los ecocardiogramas desde el punto de partida hasta lo 12 meses como variable primaria. También se diseñó para examinar los cambios en la función ventricular y la remodelación, marcadores biológicos (como el péptido natriurético cerebral), enfermedad específica, calidad de vida, función cognitiva, ansiedad y depresión, y parámetros respiratorios y del sueño.
Resultados del estudio SERVE-HF
El análisis de intención de tratamiento SERVE-HF1 demostró que la ASV no tenía impacto en el resultado primario: compuesto de muerte por cualquier causa, intervención vascular vital u hospitalización de emergencia por fallo cardíaco.1
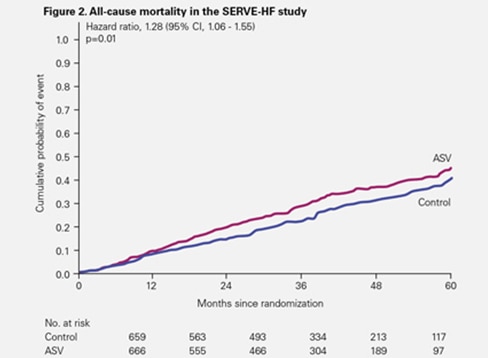
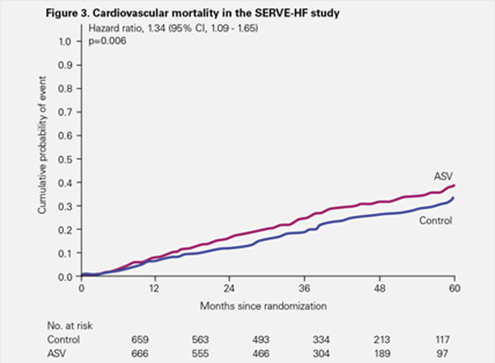
Sin embargo, tanto los fallecimientos por cualquier causa como la mortalidad cardiovascular tuvieron una ocurrencia significativamente mayor en el grupo de ASV.1
El riesgo de muerte cardiovascular observado en SERVE-HF ha sido confirmado como hallazgo clínico comprobado
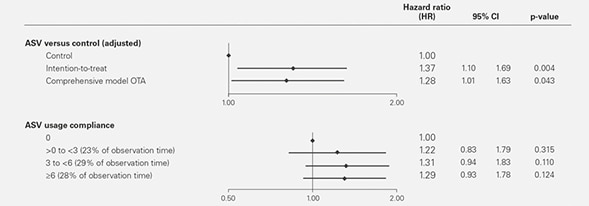
Después de sólidos análisis estadísticos complementarios, ahora se pueden eliminar las sospechas de que factores potencialmente contribuyentes (como el bajo cumplimiento del paciente con la ASV o los altos niveles de cruce en los datos comparativos) pueden haber influido o contribuido de forma sustancial al riesgo de mortalidad observado.² Los diferentes análisis sobre el tratamiento confirmaron que no había impacto por cruce de datos o cumplimiento en el riesgo de mortalidad según el SERVE-HF.
El riesgo de mortalidad solo se vio en pacientes con fallo cardíaco sistólico y apnea central del sueño predominante
Se aplicó una sólida metodología estadística llamada modelado multivariable y multiestado al estudio SERVE-HF.3 Los principales hallazgos fueron:
- El riesgo es de muerte súbita, que muy probablemente se deba a arritmias
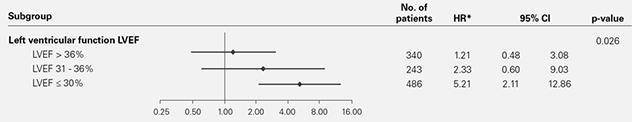
- Existe una relación estadísticamente significante entre el riesgo de mortalidad y la fracción de ejecciónventricular izquierda del paciente (LVEF), es decir, el riesgo es mayor en los individuos con las fracciones de ejección más bajas.
Asociaciones entre la terapia con servoventilación adaptativa y la muerte cardiovascular sin hospitalización previa para empeorar el fallo cardiaco o eventos de salvación vital
Como resultado, podemos confirmar que el riesgo de mortalidad observado se da en pacientes con LVEF≤45% y que los efectos adversos de la ASV están relacionados con problemas de LV sistólica preexistentes.
* Ajustado para la proporción de defibrilador implantable (ICD), respiración de Cheyne-Stokes (CSR) en el punto de partida y la y la fracción de ejección ventricular izquierda (LVEF) de partida.
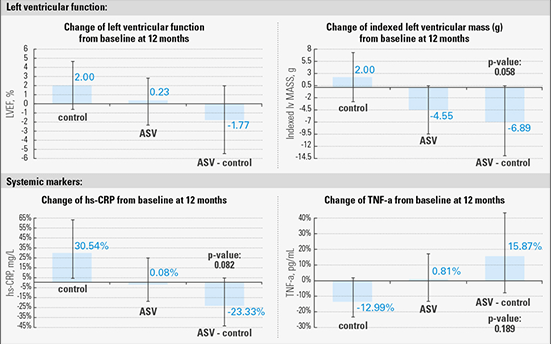
La ASV no parece empeorar la función LV.3
El subestudio principal del SERVE-HF mostró que la ASV noparece tener efecto en la función ventricular izquierda o en la remodelación y no afecta a los marcadores sistémicos asociados con con el síndrome de insuficiencia cardíaca, como las neurohormonas circulantes.
Tampoco se vio un aumento significativo de hospitalizaciones por empeoramiento de la insuficiencia cardiaca en el estudio.4 Por lo tanto, la posibilidad de que el riesgo de mortalidad pueda ser atribuible a un deterioro de la función LV parece remota.
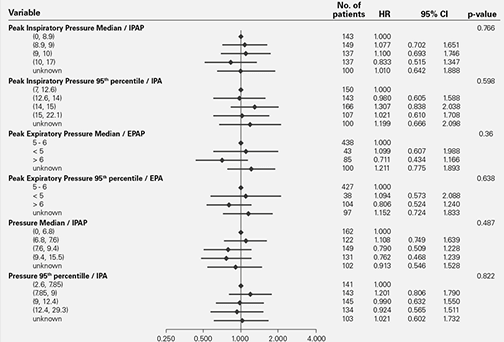
El riesgo de mortalidad observado en el SERVE-HF no está relacionado con el volumen de PAP proporcionada.5
También parece remota la posibilidad de que el uso de presiones positivas inspiratorias excesivas pueda ser el culpable del riesgo de mortalidad. Un nuevo subgrupo de análisis ha confirmado que el riesgo no tiene relación con la magnitud de la presión positiva inspiratoria proporcionada, que se ajustó individualmente para cada paciente en el ensayo.
Conclusión
Por tanto, la conclusión es que, si existe una disfunción de LV relevante y apnea central del sueño predominante, la ASV puede ser una intervención contraproducente. Las personas que tienen los ventrículos izquierdos agrandados y debilitados son u grupo particularmente vulnerable, algunos estando incluso en riesgo de muerte cardíaca súbita derivada de arritmias coexistentes. En la práctica clínica actual, esta cuestión ha derivado en un mayor uso de defribiladores implantables (ICD).
La terapia ASV está contraindicada en pacientes con insuficiencia cardíaca crónica sintomática (NYHA 2-4) con fracción de eyección ventricular izquierda reducida (LVEF ≤ 45%) y apnea central del sueño predominante moderada a severa.
Los pacientes con LVEF>45% sí son seleccionables para ASV
Los expertos afirman que los pacientes con LVEF>45% siguen siendo elegibles para ASV si existe una razón clínica para su uso.7,8,9,10
Implicaciones para la práctica clínica
Se debe descartar la existencia de insuficiencia cardíaca crónica antes de comenzar una terapia con ASV¹¹
SERVE-HF identificó una población específica de pacientes en riesgo. Los efectos adversos de la ASV se correlacionan con insuficiencia sistólica de LV y el riesgo de mortalidad se da en pacientes con LVEF<45%. La terapia ASV está contraindicada en pacientes con insuficiencia cardíaca crónica sintomática con fracción de eyección ventricular izquierda reducida (LVEF ≤ 45%) y apnea central del sueño predominante moderada a severa.
Los casos con LVEF reducida se deben excluir de la utilización de ASV.1 Por tanto, es importante comprobar que la LVEF es >45% y para ello, se recomienda utilizar un ecocardiograma.
Algunos pacientes (especialmente si han sido derivados por el cardiólogo) pueden haberse sometido ecocardiogramas, por lo que se recomienda consultar su documentación médica. Si no, se debe considerar una prescripción de cardiología, ya que un alto porcentaje de pacientes con TRS tienen alguna forma de enfermedad cardiaca subyacente.

Los pacientes con LVEF>45% sí son seleccionables para ASV
El riesgo de mortalidad observado en el SERVE-HF solo se vio en un grupo de pacientes de alto riesgo, con insuficiencia cardíaca sistólica y apnea central del sueño predominante. Este grupo no es representativo de todos los pacientes que pueden ser seleccionables para terapia ASV.
Tras ser informados sobre estos hallazgos, los expertos en el campo7,10,11,12 confirman que los pacientes con LVEF≥45% siguen siendo elegibles para ASV siempre que exista una razón clínica para usarla.
Desde may de 2015, las autoridades sanitarias alemanas y francesas acordaron limitar la contraindicación a insuficiencia cardíaca con EF ≤45%.13
Las afirmaciones de los expertos confirman que la ASV es aplicable en estos casos:7,10,11,12
- Insuficiencia cardíaca con fracción de eyección preservada
- ACS asociada con terapia opioide a largo plazo sin hipoventilación alveolar
- ACS idiopática o respiración de Cheyne-Stokes
- ACS compleja, emergente y resistente
- ACS tras infarto cerebral.
Afirmaciones de los expertos
French Langage Pneumology Society
Era esencial garantizar que estos resultados, obtenidos de una población muy específica y muy frágil que no representa a la mayoría de las indicaciones actuales de la ASV, patologías con diferentes mecanismos para las que la aplicación de ASV sigue siendo totalmente efectiva. Este es el caso del tratamiento de la apnea central del sueño causada por infarto o relacionada con un síndrome de apnea del sueño complejo, por ejemplo. Pero también es el caso de la insuficiencia cardiaca con fracción de eyección preservada.
French Society of Sleep Research and Medicine
Los datos de la literatura apoyan que se continúe el uso de ASV para diferentes indicaciones, como la insuficiencia cardíaca con LVEF preservada, el síndrome de apnea del sueño compleja, el síndrome de apnea del sueño central inducida por opióides, síndrome de apnea del sueño central idiopática, y síndrome de apnea del sueño central debida a infarto.
German Society of Sleep Research and German Society of Sleep Medicine Pneumology
Se debe acentuar que todas estas afirmaciones solo se refieren a pacientes con insuficiencia cardíaca según la clasificación II-IV (NYHA II-IV) de la New York Heart Association y con una fracción de eyección ≤45%. Esto quiere decir que no es necesario cambiar la terapia en pacientes:
- con una menor función cardíaca fallida
- cuando la apnea central del sueño no sea predominante
- en los que la terapia se aplica por oytras enfermedades subyacentes (ej.: apnea del sueño coexistente, apnea del sueño compleja, apnea del sueño y ACS inducida por opióides).
American Academy of Sleep Medicine
La servoventilación adaptativa (ASV) dirigida a regular el índice de apnea hipopnea (IAH) se puede utilizar para el tratamiento de las apneas centrales del sueño relacionadas con insuficiencia cardiaca en adultos que tengan una fracción de eyección >45% o apneas centrales del sueño relacionadas con insuficiencia cardíaca moderada.
Más información sobre apnea central del sueño

Estudio FACE
El estudio FACE proporcionará datos a largo plazo sobre la morbilidad y la mortalidad de los pacientes con insuficiencia cardíaca (tanto HFrEF como HFpEF) que utilizan ASV.

Análisis de big data sobre SAHOS durante la terapia CPAP
El cambio de CPAP a ASV en pacientes con ACS emergente o persistente puede mejorar el cumplimiento. Conozca los hallazgos de este estudio de big data.

Opciones de tratamiento para ACS
La servoventilación adaptativa (ASV)* es una elección adecuada para tratar a la mayoría de estos pacientes, especialmente complejos.
Referencias:
*La terapia ASV está contraindicada en pacientes con insuficiencia cardíaca crónica sintomática (NYHA 2-4) con fracción de eyección ventricular izquierda reducida (LVEF ≤ 45%) y apnea central del sueño predominante moderada a severa.
- Cowie MR & al. Adaptive Servo-Ventilation for Central Sleep Apnea in Systolic Heart Failure. New England Journal of Medicine, 2015 Sep 17;373(12):1095-105.
- Woehrle H, Cowie MR, Christine Eulenburg C et al. Adaptive servo ventilation for central sleep apnoea in heart failure: results of the SERVE-HF on-treatment analysis. submitted to JAMA and presented at ATS congress 2016.
- Eulenburg C & al. Mechanisms underlying increased mortality risk in patients with heart failure and reduced ejection fraction randomly assigned to adaptive servoventilation in the SERVE-HF study: results of a secondary multistate modeling analysis. Lancet Respiratory Medicine, 2016 Aug 31, pii: S2213-2600(16)30244-2.
- Cowie MR, Woehrle H, Karl Wegscheider K et al. Adaptive Servo-Ventilation for Central Sleep Apnoea in Systolic Heart Failure: Echocardiographic, cMRI and biomarker results of the major substudy of SERVE-HF (Major sub-study – presented at ATS. Submitted to Eur Heart J).
- Woehrle et al. Adaptive Servo-ventilation (ASV) pressures and cardiovascular mortality risk in SERVE-HF. European Respiratory Journal, 2016 Sept 01, volume 48, issue suppl 60.
- Cowie et al. Eur J Heart Fail 2013;15:937-43.
- Randerath W et al. ERJ Express. Published on December 5, 2016 as doi: 10.1183/13993003.00959-2016.
- Aurora et al. Journal of Clinical Sleep Medicine, Vol. 12, No. 5, 2016 http://dx.doi.org/10.5664/jcsm.5812.
- d’Ortho et al. European Respiratory & Pulmonary Diseases, 2016;2(1) http://doi.org/10.17925/ERPD.2016.02.01.
- Priou P & al. Adaptive servo-ventilation: How does it fit into the treatment of central sleep apnoea syndrome Expert opinions. Revue des Maladies Respiratoires, 2015 Dec, 32(10):1072-81
- d’Ortho et al. European Respiratory & Pulmonary Diseases, 2016;2(1):Epub ahead of print. http://doi.org/10.17925/ERPD.2016.02.01.1
- Aurora RN & al. Updated Adaptive Servo-Ventilation Recommendations for the 2012 AASM Guideline: «The Treatment of Central Sleep Apnea Syndromes in Adults: Practice Parameters with an Evidence-Based Literature Review and Meta-Analyses». Journal of Clinical Sleep Medicine, 2016 May 15, 12(5):757-61.
- AirCurve 10 CS PaceWave clinical manual July 2015