Investigación clínica en alto flujo domiciliario y EPOC
Descubra los principales hallazgos de estudios clínicos recientes sobre el mecanismo de acción de la terapia de alto flujo domiciliaria y los resultados clínicos en pacientes con EPOC.
La HFT es sencilla y fácil de usar, ofrece beneficios clínicos para el paciente domiciliario con EPOC. La HFT se utiliza actualmente en el entorno de hospitalización aguda en adultos y está emergiendo como una opción para el uso domiciliario a largo plazo en pacientes con EPOC. 6,7
Mecanismos de acción y beneficios clínicos
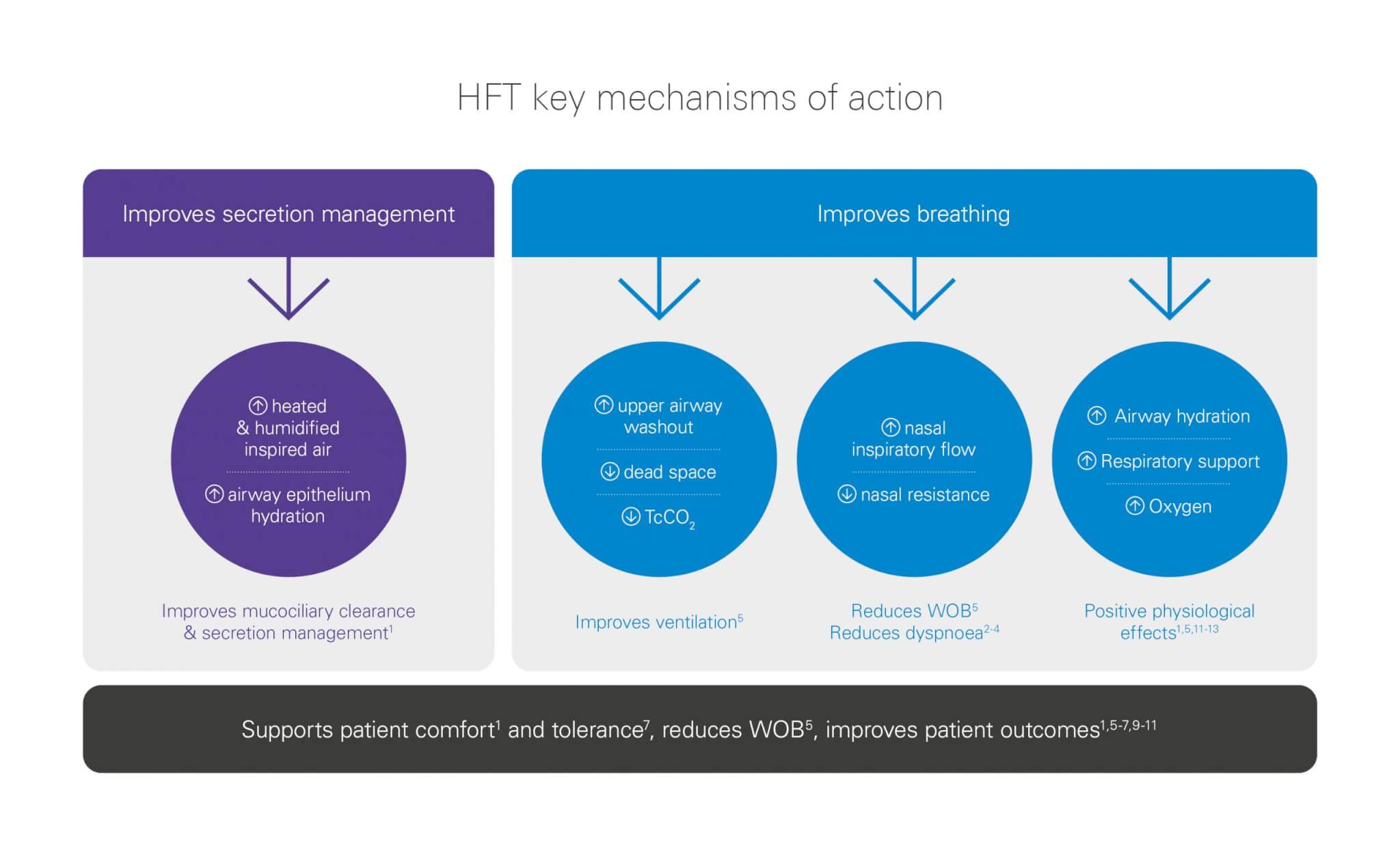
La HFT tiene varios mecanismos de acción que incluyen el aclaramiento mucociliar, el manejo de secreciones y la mejora de la mecánica respiratoria que reduce el trabajo respiratorio ; mejorando la comodidad del paciente.1,5,11,12,13
Resultados y beneficios para el paciente
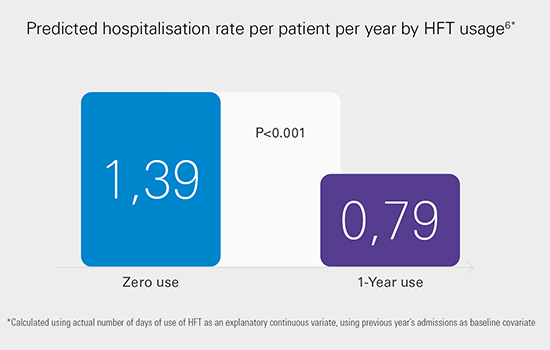
La HFT domiciliaria puede reducir la exacerbación aguda y las tasas de hospitalización en los pacientes con EPOC,6,7 y mejorar síntomas como la retención de moco1, la tos1 y la disnea durante el ejercicio de alta intensidad,2-4 mientras se mantiene o mejora la calidad de vida del paciente frente a los cuidados habituales.6,7
Comodidad y calidad de vida del paciente

Los pacientes que padecen EPOC y utilizan terapia de alto flujo a largo plazo en su domicilio han mostrado resultados iguales o superiores en términos de calidad de vida en comparación con los pacientes que reciben los cuidados habituales, incluyendo sólo oxigenoterapia.6, 7 La terapia de alto flujo parece ser bien tolerada por los pacientes7 y contribuye a su comodidad, ya que mejora el transporte mucociliar y la gestión de las secreciones1 y reduce la disnea durante el ejercicio de alta intensidad. 2-4
Terapia de alto flujo (HFT) domiciliaria: estudio del caso de un paciente
¿Qué efecto tuvo la HFT domiciliaria en un ex fumador de 64 años con EPOC GOLD 3D?
El Dr. Díaz Lobato, especialista en enfermedades respiratorias, presenta un estudio de caso detallado, junto con los resultados de la reciente terapia.
Lumis™ HFT
La HFT es sencilla y fácil de usar, ofrece beneficios clínicos para el paciente domiciliario con EPOC. La HFT se utiliza actualmente en el entorno de hospitalización aguda en adultos y está emergiendo como una opción para el uso domiciliario a largo plazo en pacientes con EPOC.
Imagen no contractual de la cánula nasal – Use sólo las cánulas nasales recomendadas por ResMed.
Referencias:
- Hasani A, et al. Domiciliary humidification improves lung mucociliary clearance in patients with bronchiectasis. Chron Respir Dis 2008;5:81-86.
- Cirio S, Piran M, Vitacca M, Piaggi G, Ceriana P, Prazzoli M, et al. Effects of heated and humidified high flow gases during high-intensity constant-load exercise on severe COPD patients with ventilatory limitation. Respiratory Medicine 2016;118:128–32.
- Neunhäuserer D, Steidle-Kloc E, Weiss G, Kaiser B, Niederseer D, Hartl S, et al. Supplemental Oxygen During High-Intensity Exercise Training in Nonhypoxemic Chronic Obstructive Pulmonary Disease. The American Journal of Medicine 2016;129(11):1185–93.
- Chatila W, Nugent T, Vance G, Gaughan J, Criner GJ. The Effects of High-Flow vs Low-Flow Oxygen on Exercise in Advanced Obstructive Airways Disease. Chest 2004;126(4):1108–15.
- Fraser JF, et al. Nasal high flow oxygen therapy in patients with COPD reduces respiratory rate and tissue carbon dioxide while increasing tidal and end-expiratory lung volumes: a randomised crossover trial. Thorax 2016;71:759-761.
- Storgaard LH, et al. Long-term effects of oxygen-enriched high-flow nasal cannula treatment in COPD patients with chronic hypoxemic respiratory failure. Int J Chron Obstruct Pulmon Dis 2018;13:1195-1205.
- Rea H, et al. The clinical utility of long-term humidification therapy in chronic airway disease. Respir Med 2010;104:525-533.
- Nagata K, Kikuchi T, Horie T, Shiraki A, Kitajima T, Kadowaki T, et al. Domiciliary High-Flow Nasal Cannula Oxygen Therapy for Stable Hypercapnic COPD Patients: A Multicenter, Randomized Crossover Trial. Annals of the American Thoracic Society. 2017.
- Elshof J, Duiverman ML. Clinical Evidence of Nasal High-Flow Therapy in Chronic Obstructive Pulmonary Disease Patients. Respiration 2020;99:140-153.
- Nishimura M. High-Flow Nasal Cannula Oxygen Therapy in Adults: Physiological Benefits, Indication, Clinical Benefits, and Adverse Effects. Respir Care 2016;61:529-541.
- Vogelsinger H, et al. Efficacy and safety of nasal high-flow oxygen in COPD patients. BMC Pulm Med 2017;17:143.
- Biselli P, Fricke K, Grote L, Braun AT, Kirkness J, Smith P, et al. Reductions in dead space ventilation with Nasal High Flow depend on physiologic dead space volume – Metabolic hood measurements during sleep in patients with COPD and controls. European Respiratory Journal. 2018.
- McKinstry S, Pilcher J, Bardsley G, Berry J, Van de Hei S, Braithwaite I, et al. Nasal high flow therapy and PtCO2 in stable COPD: A randomized controlled cross-over trial. Respirology. 2017.